29/01/2016
Los
Inhibidores de la Bomba de Protones (IBP) -omeprazol, lansoprazol, rabeprazol,
pantoprazol y esomeprazol-, forman uno de los grupos farmacológicos más
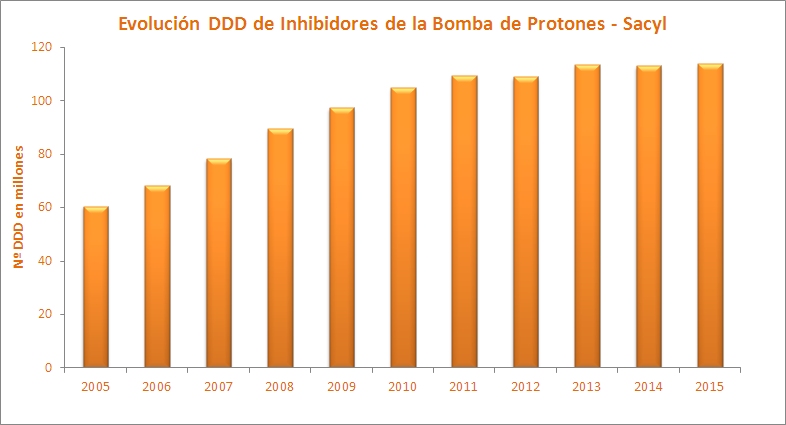
consumidos. En Sacyl en el año 2015, 640.000 pacientes han estado tratados con
un IBP y se han consumido más de 114 millones de dosis, cuando diez años antes
la utilización era de 10 millones de dosis al año.
Desde su
comercialización en los años noventa, varios estudios observacionales han
vinculado el uso de IBPs a efectos adversos poco frecuentes pero graves. La
revista JAMA recoge en su editorial una tabla que actualiza la
estimación del riesgo asociado al uso de IBP.
|
Fuente
|
Efectos adversos
|
OR
ajustada (IC95%)
|
|
Lazarus, 2015
|
Enfermedad renal crónica
|
1,50
(1,11-1,90)
|
|
Antoniou,2015
|
Enfermedad renal crónica
|
2,52
(2,27-2,79)
|
|
Antoniou,
2015
|
Nefritis aguda intersticial
|
3,00
(1,47-6,14)
|
|
Cheungpasitporn,
2015
|
Hipomagnesemia
|
1,43
(1,08-1,88)
|
|
Kwokl, 2012
|
Clostridium difficile
|
1,74
(1,47-2,85)
|
|
Eom,
2011
|
Neumonía adquirida en la comunidad
|
1,34
(1,14-1,57)
|
|
Filion,
2014
|
Neumonía adquirida en la comunidad
|
1,05
(0,89-1,25)
|
|
Zhou, 2015
|
Fractura ósea
|
1,33
(1,15-154)
|
OR, odds
ratio; IC95%, Intervalo de Confianza del 95%
Riesgo de enfermedad renal
La evidencia
disponible sugiere que el uso de IBPs se asocia a mayor riesgo de enfermedad
renal, tanto aguda como crónica. Sin embargo, el uso de antagonistas de
los receptores de histamina 2 (H2), que comparten indicaciones con los IBPs, no
parecen estar asociados con un mayor riesgo de enfermedad renal (Lazarus 2015).
Riesgo de hipomagnesemia
El riesgo de
hipomagnesemia asociado a la utilización continuada de IBPs, ha sido objeto de
una Nota informativapor parte de la Agencia
Española del Medicamento, en la que se incluían las siguientes
recomendaciones:
·
Valorar la
posibilidad diagnóstica de hipomagnesemia ante la aparición de sintomatología
compatible no explicada en pacientes en tratamientos prolongados con IBP.
·
Considerar
la posibilidad de realizar determinaciones plasmáticas de magnesio (previo al
inicio y periódicamente durante el tratamiento) a aquellos pacientes:
§
Sometidos a
tratamientos prolongados con IBP.
§
Que estén
tomando IBP junto con digoxina o cualquier otro medicamento con capacidad para
reducir los niveles plasmáticos de magnesio (ej. diuréticos).
Riesgo de fractura
Tampoco es
nuevo el aumento de riesgo de fractura asociado a IBPs. Esta información se incluyó en la ficha
técnica de estos medicamentos en 2012. La reducción de la absorción intestinal
de calcio podría ser la causa del mayor riesgo de fractura. En 2015, Zhou en un metaanálisis de 18 estudios
observacionales, identificó entre los usuarios de IBP un riesgo:
o
26% mayor de
fractura de cadera (RR= 1,26; IC95% 1,16–1,36)
o
58% mayor de
fractura vertebral (RR= 1,58; IC95% 1,38–1,82)
o
33% mayor de
cualquier fractura (RR= 1,33; IC95% 1,15–1,54)
En un
metaanálisis, Hopkins 2011 que incluía 30 estudios
(n=59.209), los resultados obtenidos en la disminución de riesgo de fractura
con tratamiento farmacológico fueron de una magnitud similar al aumento del
riesgo asociado a la utilización de IBPs.
En 2015,
dentro de Sacyl, 25.000 pacientes han sido tratados con fármacos que afectan al
metabolismo óseo y simultáneamente con algún IBP. Si bien es difícil establecer
el beneficio neto en estos 25.000 pacientes, a la vista de las evidencias
mencionadas, el uso de IBPs en pacientes con alto riesgo de fractura debería
ser muy restringido y limitarse a las situaciones estrictamente necesarias.
Riesgo de infección
Los IBPs
reducen la acidez gástrica, lo que puede promover la colonización bacteriana en
el tracto gastrointestinal, aumentando el riesgo de infección.
·
En infección por C.difficile,el metaanálisis de Kwokl (39 estudios) mostró que en
pacientes tratados con antibióticos había un 74% más de riesgo de desarrollar
infección y 2,5 veces mayor riesgo de recurrencia de infección por esa bacteria
entre los usuarios de IBP en comparación con los no usuarios.
·
En neumonía, los
resultados obtenidos de los dos metaanálisis considerados (Eom
2011; Filion 2014) no son consistentes.
·
El
metaanálisis de Eom (5 estudios observacionales) estimó
que el riesgo de neumonía adquirida en la comunidad fue un 34% mayor entre los
pacientes que utilizaban IBP en comparación con los no usuarios, y aumentaba
con la dosis de IBP. En neumonía adquirida en el hospital no se observó este
incremento en el riesgo.
No obstante,
hay que señalar que la enfermedad por reflujo gastroesofágico es, en sí misma,
un factor de riesgo de neumonía y en estos estudios puede ser que se comporte
como un factor de confusión de la asociación entre IBP y la aparición de
neumonía. Además, se ha observado que podría existir un sesgo de indicación y
que los síntomas iniciales de neumonía se hubiesen confundido con reflujo
gastroesofágico, ya que la aparición de neumonía sucedía en muchos casos al poco
tiempo de iniciar el tratamiento con IBP.
Para evitar
estos problemas, en el estudio de Filion se
analizó una cohorte de pacientes tratados con antiinflamatorios y se comparó el
grupo además habían recibido un IBP y con el que no. En este caso, la
utilización de un IBP en profilaxis de hemorragia gástrica causada por AINEs no
se asoció con la aparición de neumonía.
DEPRESCRIPCIÓN DE IBPs
En pacientes
con reflujo, úlcera y dispepsia severa, los beneficios del uso de IBPs
probablemente son mayores que el daño potencial. Ahora bien, para los síntomas
menos graves y para la prevención de la hemorragia en pacientes de bajo riesgo,
los efectos adversos podrían superar a los beneficios.
Un gran
número de pacientes toma IBP sin una justificación clara y además, de forma
indefinida sin re-evaluación periódica de su continuidad. A menudo, el
tratamiento se inició para manejar unos síntomas de dispepsia o "ardor de
estómago" que ya se resolvieron. En estos pacientes, los IBPs deben
ser retirados. Serán también candidatos a la
retirada de IBP pacientes en los que, aun teniendo una indicación adecuada, la
duración de tratamiento excede las recomendaciones establecidas.
Dentro de
las posibles pautas de deprescripción de IBPs, existen dos que son
las más extendidas:
1. Reducir
la dosis de IBP un 50% cada 1 ó 2 semanas y, una vez alcanzado el 25% de la
dosis inicial, si no hay síntomas de rebote, retirar definitivamente.
2. Aumentar
el intervalo de la dosis pautada cada 48-72 horas.
Autora:
Alejandra García Ortiz; Revisora: Belén Calabozo Freile
Ficheros disponibles

No hay comentarios:
Publicar un comentario